Gesundheitssystem in Deutschland
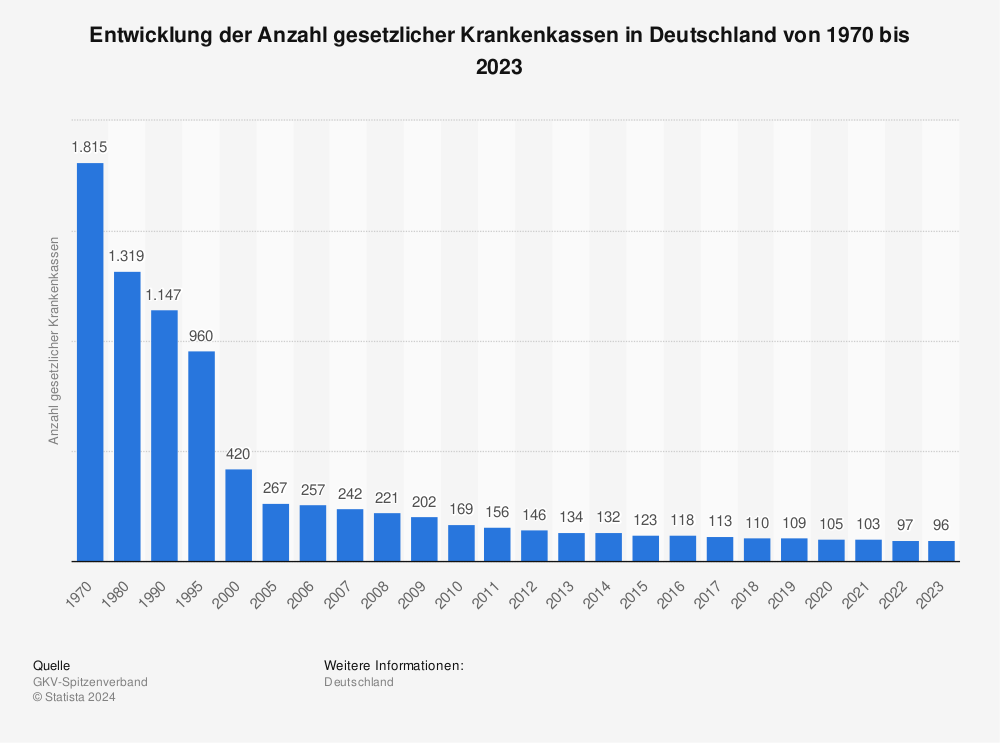
Duales System und Versicherungspflicht
Die über Jahrhunderte gewachsenen Vorläufer des deutschen Gesundheitssystems beginnen vor allem im Laufe des 19. Jahrhundert Gestalt anzunehmen. Ein Meilenstein war die Einführung der weltweit ersten gesetzlichen Sozialversicherung unter Reichskanzler Otto von Bismarck im Jahr 1883, die den Grundstein für die gesetzliche Krankenversicherung legte. Daraus erwuchs schließlich das heutige duale Versicherungssystem, bestehend aus gesetzlicher Krankenversicherung (GKV) mit rund 74 Millionen Versicherten und der privaten Krankenversicherung (PKV) mit rund neun Millionen Versicherten. Seit 2007 (GKV) bzw. 2009 (PKV) besteht für Bürger eine Versicherungspflicht. Ausgenommen einiger Personengruppen (etwa Beamte oder Selbstständige) sind vor allem Arbeitnehmer in der GKV pflichtversichert – solange ihr Einkommen eine gewisse Grenze nicht übersteigt.Solidaritätsgemeinschaft und Prämien
Die Kosten für ein umfassendes und funktionales Gesundheitssystem sind immens. Mit Gesundheitsaufwendungen in Höhe von rund 497 Milliarden Euro bzw. knapp 13 Prozent des BIP belegt Deutschland international einen Spitzenplatz. Größter Ausgabenträger ist die gesetzliche Krankenversicherung, die sich über die Beiträge ihrer Mitglieder finanziert (Prämien in der PKV). Der Beitragssatz innerhalb der GKV liegt bei 14,6 Prozent und wird zur Hälfte vom Arbeitgeber und zur anderen Hälfte vom Arbeitnehmer entrichtet. Während sich die PKV-Prämien nach dem individuellen Gesundheitszustand und Krankheitsrisiko des Versicherungsnehmers richtet, und demnach auch die Leistungen individuell ausfallen, funktioniert die gesetzliche Krankenversicherung nach dem Solidaritätsprinzip : wer viel verdient, zahlt mehr, wer weniger verdient, weniger. Trotzdem haben alle Versicherten Zugang zu den gleichen Leistungen. Mit anderen Worten: alle gesetzlich Versicherten tragen gemeinsam die Kosten, die durch die Versorgung aller Mitglieder entstehen – unabhängig davon, wie hoch ihre Beträge ausfallen und wieviel Leistungen sie in Anspruch nehmen – und bilden eine Solidargemeinschaft. Diese Solidarität umfasst auch die betragsfreie Mitversicherung von Familienangehörigen und die Lohnfortzahlungen im Krankheitsfall bzw. die Auszahlung von Krankengeld bei längerer Arbeitsunfähigkeit.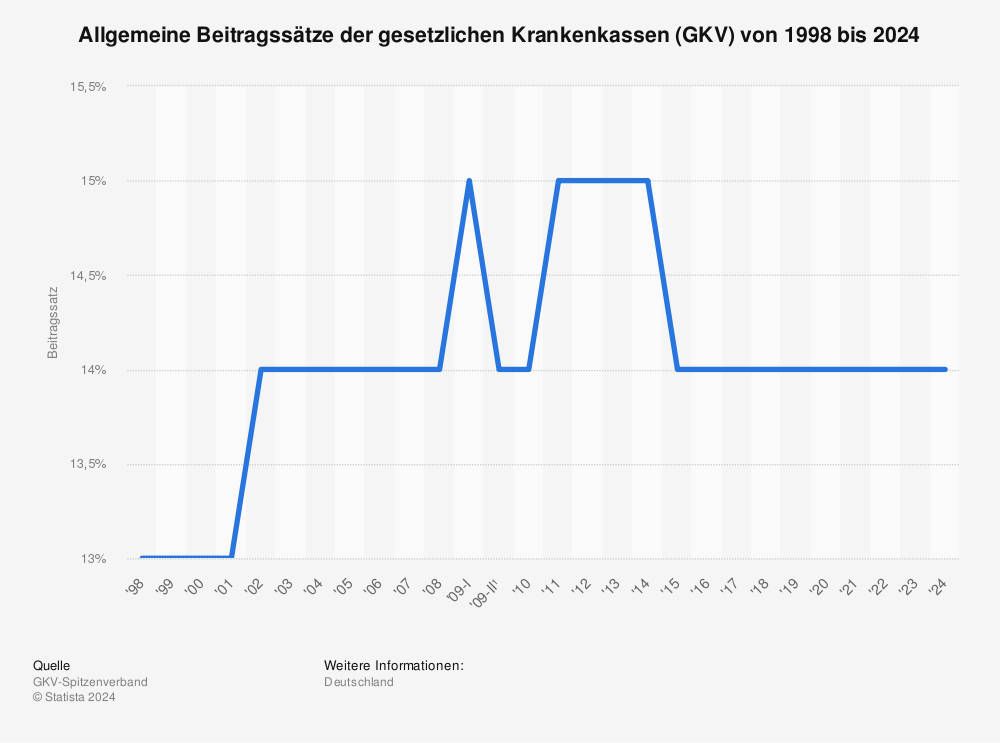
Prinzip der Selbstverwaltung
Das Gesundheitssystem ist gekennzeichnet durch ein komplexes Geflecht aus unterschiedlichen, sich teilweise widersprechenden Interessen: die Patienten wünschen sich die bestmögliche Versorgung, Ärzte und Therapeuten wünschen sich innovativste Medikamente und modernste Technik und die Krankenkassen müssen das Ganze mit den Versichertenbeiträgen finanzieren. Die Krankenkassen sind finanziell und organisatorisch selbstständig. D.h. der Staat setzt zwar die gesetzlichen Rahmenbedingungen und gibt die Ziele der medizinischen Versorgung vor. Wie die Gesundheitsversorgung aber ausgestaltet und organisiert wird, welche medizinischen Prozeduren, Arzneimittel und Operationen finanziert werden und welche nicht - das entscheiden die Akteure im Gesundheitswesen selbst. Im Gegensatz zu privaten Versicherungsgesellschaften sind die gesetzlichen Kassen als Körperschaften öffentlichen Rechts organisiert und dürfen keine Gewinne erwirtschaften. Das oberste Gremium der organisatorischen Selbstverwaltung im Gesundheitswesen ist der Gemeinsame Bundesausschuss (G-BA), in dem Vertreter aller Interessengruppen (inkl. der Patienten) vertreten sind und über die Ausgestaltung der Gesundheitsversorgung entscheiden.Gesundheitsfonds
Mit dem GKV-Wettbewerbsstärkungsgesetz wurde der Gesundheitsfonds zum 1. Januar 2009 in Deutschland eingeführt. In ihm werden die Beiträge von Krankenversicherten, Arbeitgebern, der anderen Sozialversicherungsträger sowie der Bundeszuschuss gebündelt. Entsprechend der Struktur ihrer Mitglieder stellt der Gesundheitsfonds den Krankenkassen die Mittel zur Finanzierung ihrer Leistungen zur Verfügung. Um einen fairen Wettbewerb unter den Kassen zu ermöglichen, richtet sich die Höhe der Gelder nach Alter, Geschlecht und diversen Risikofaktoren der jeweiligen Versicherten der einzelnen Kassen (Risikostrukturausgleich). Neben dem einheitlichen Beitragssatz, der in den Gesundheitsfonds fließt (aktuell 14,6 Prozent des Bruttolohns), erfolgt die Erhebung eines kassenindividuellen Zusatzbeitrags als wettbewerbliches Element, der direkt an die einzelnen Krankenkassen geht. Dieser liegt zurzeit im Durchschnitt bei circa 1,3 Prozent und wird ebenfalls zur Hälfte vom Arbeitgeber beziehungsweise Rentenversicherungsträger getragen.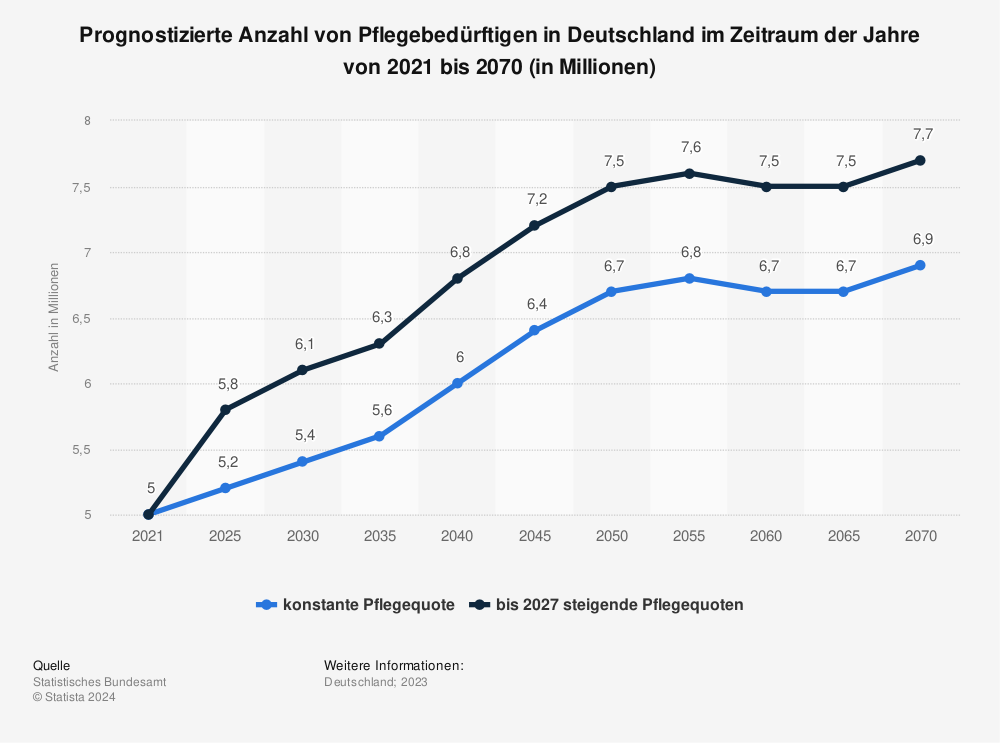
Pflegebedürftigkeit
Ist ein Mensch aufgrund physischer oder psychischer Beeinträchtigungen nicht in der Lage, sich im Alltag selbstständig zu versorgen bzw. zu leben, kann er Pflege in Anspruch nehmen. Um die Versorgung von Pflegebedürftigen und deren Angehörigen bestmöglich zu gewährleisten wurde 1995 die soziale Pflegeversicherung (SPV) als jüngster Zweig der Sozialversicherung in Deutschland eingeführt. Es besteht eine umfassende Versicherungspflicht für alle gesetzlich und privat Versicherten. Das bedeutet, dass jeder, der gesetzlich krankenversichert ist, automatisch in der sozialen Pflegeversicherung versichert ist, und jeder privat Krankenversicherte muss eine private Pflegeversicherung abschließen. Auch die soziale Pflegeversicherung wird paritätisch von Arbeitgebern sowie von Arbeitnehmerinnen und Arbeitnehmern finanziert. Der Beitragssatz liegt bei 3,05 Prozent.Internationaler Vergleich und Ausblick
Das deutsche Gesundheitssystem mit seinem Versprechen auf bestmögliche Versorgung für jeden unabhängig von Einkommen, Alter, Wohnort oder Gesundheitszustand unterscheidet sich grundsätzlich von marktwirtschaftlichen Systemen wie beispielsweise in den USA, wo die Organisation des Gesundheitswesens hauptsächlich von privaten Akteuren gesteuert wird und der Staat eine untergeordnete Rolle spielt. Daneben gibt es noch komplett staatliche Gesundheitssysteme wie etwa in Großbritannien, die mit Steuergeldern finanziert werden. Das deutsche Sozialversicherungsmodell hat sich seit seinem Bestehen als ziemlich robust erwiesen und sich durch stetige Reformen immer wieder an geänderte Rahmenbedingungen angepasst. International gehört es zu den besten 15 Gesundheitssystem weltweit.Dennoch steht das deutsche Gesundheitssystem vor großen Herausforderungen. Zum einen bedingen eine gute Arzneimittelversorgung und medizinischer Fortschritt eine steigende Lebenserwartung. Neue Technologien und Therapiemodelle bis hin zu hochspezialisieren individualisierten Gentherapien bieten zwar Hoffnung für zuvor unheilbare Erkrankungen, lassen jedoch bei einer Übernahme durch die gesetzlichen Krankenkassen die Kosten explodieren. Gleichzeitig wird laut prognostizierter demographischer Entwicklung die Zahl der Erwerbstätigen sinken und die Zahl der Pflegebedürftigen steigen. Das deutsche Solidaritätsmodell blickt also in eine Zukunft, in der steigende Ausgaben durch weniger Beitragszahler geschultert werden müssen. Dementsprechend wird es auch künftig auf die Anpassungsfähigkeit des Systems an sich wandelnde Rahmenbedingungen ankommen. Reformbedarf zwingt alle Beteiligten in den Dialog und zum Interessenausgleich. Rationalisierungspotentiale müssen ausgelotet und die digitale Transformation vorangetrieben werden, um das Gesundheitssystem auch künftig effektiver und effizienter zu gestalten.





























































